COVID-19
«La pandemia del COVID-19 ha producido efectos colaterales en los pacientes cardiológicos que se notarán a medio plazo»
Con motivo del lanzamiento de la campaña mundial promovida por el organismo Global Heart Hub, #JustGo (#VeAlMedico), en la que también participamos desde AEPOVAC, hemos hablado sobre la situación de los pacientes cardiológicos durante la pandemia con el Dr. Jorge Solís, director de la Unidad de Valvulopatías del Hospital 12 de octubre de Madrid.
- -
- - España

¿Cómo ha afectado la pandemia a los pacientes cardiológicos?
La pandemia del COVID-19 ha producido efectos colaterales en los pacientes cardiológicos, no solamente durante el pico de la pandemia sino también en las semanas y meses posteriores. Es de esperar que estos efectos secundarios se mantengan a medio plazo. Durante los meses de marzo y abril, el número de infartos de miocardio y otras urgencias cardiológicas, disminuyeron de forma drástica. La mayoría de estos pacientes se quedaron en sus casas o llegaron tarde al hospital y en peores condiciones. Por todo ello, hoy más que nunca, las campañas de difusión como #JustGo pueden salvar vidas.
Otro efecto colateral ha sido la gran cantidad de pacientes que no pudieron ser atendidos de forma ambulatoria y tienen que ser vistos en un corto espacio de tiempo. Esto supone un reto para el sistema sanitario, al tener que hacer frente a una sobrecarga asistencial para la cual, se necesitan medias extraordinarias y nuevas formas de optimización en la atención de los pacientes.
Pacientes con patología valvular
En cuanto a los pacientes con patología valvular, es imprescindible tener en cuenta tres aspectos fundamentales:
- Son pacientes crónicos que requieren seguimientos periódicos
- Son pacientes de alto riesgo para COVID-19 ya que, aparte de tener su patología valvular, presentan una media de edad por encima de los 70 años e importantes co-morbilidades.
- Un gran número de pacientes con patología valvular o portadores de prótesis valvulares están en tratamiento con Sintrom y requieren controles periódicos.
Por todo ello, los pacientes valvulares han sufrido importes efectos colaterales. Durante todo este tiempo, las intervenciones valvulares se han suspendido, realizándose únicamente las que eran una urgencia vital y tras ser valoradas por un equipo de expertos (“Heart team”). Actualmente, se está recuperando la actividad normal e intentando reducir la lista de espera que se ha podido crear.
Consultas telefónicas
En el pico de la pandemia, la mayoría de los servicios de cardiología, intensificó el número de consultas telefónicas en las que los cardiólogos contactaban personalmente con el paciente valvular, para intentar identificar cual era la situación clínica del paciente y aquellos que deberían acudir al hospital por empeoramiento de los síntomas, antes de que la situación fuera irreversible.
La Unidad de Valvulopatías del Hospital Universitario 12 de Octubre, ha realizado más de 1000 seguimientos telefónicos, entre los meses de marzo y mayo. Este seguimiento ha sido clave en pacientes con valvulopatías severa o en aquellos con prótesis valvular y dificultad en el control de la anticoagulación.
Como hemos comentado anteriormente, el problema al que nos enfrentamos en la actualidad es garantizar un seguimiento adecuado de los pacientes que no pudieron acudir al hospital y de todos aquellos que tenían cita de seguimiento previa a la pandemia.
Realización de ecocardiograma junto a la revisión clínica
Los pacientes valvulares son especialmente sensibles a este problema ya que, la inmensa mayoría, requieren un ecocardiograma para establecer el pronóstico y su seguimiento. Una de las medidas que ha adoptado la Unidad de valvulopatias del HU12O es la realización del ecocardiograma junto a la revisión clínica, fundamentalmente en pacientes con valvulopatías moderadas y severas sin síntomas aparentes y en pacientes portadores de prótesis.
Esta forma de trabajar, permitiría evitar tres visitas al hospital que requiere la estrategia tradicional:
- Consulta con el cardiólogo
- Realización del ecocardiograma
- Consulta con resultados del ecocardiograma en cardiología.
De esta forma, en una sola visita, el paciente tiene el ecocardiograma, le revisa el propio cardiólogo especialista en válvulas y evitamos la exposición al COVID-19 en el ambiente hospitalario.
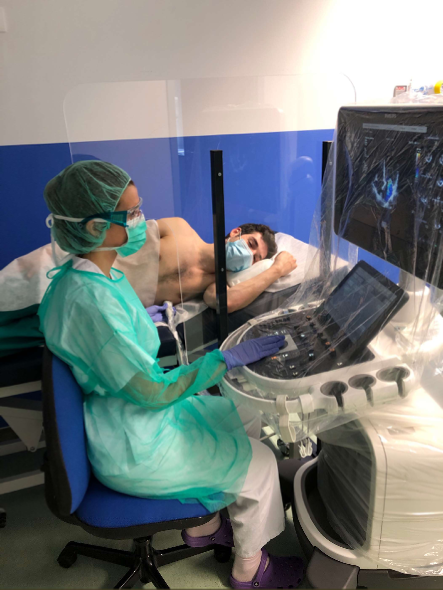
Otras de las medidas adoptadas en el laboratorio de ecocardiografía, donde el paciente podría contaminarse al realizar la prueba, son la implementación de barreras físicas de protección. Una vez más, el servicio de cardiología ha sido pionero en la construcción de sus propias mamparas de protección adaptadas a este tipo de pruebas (ver figura). De esta forma se minimiza el contacto entre el paciente y el profesional que realiza el ecocardiograma.
Otras medidas
Otras de las medidas que se deben plantear para evitar daños colaterales en el futuro es optimizar el tratamiento con anticoagulantes de acción directa en lugar de Sintrom, en aquellos pacientes valvulares que tengan indicación. Para ello, es fundamental el papel de la enfermería en el contexto de las unidades de las valvulopatías.
Por último, lo aprendido sobre el COVID-19 en pacientes valvulares, debemos verlo como una ventana de oportunidad y potenciar las unidades de valvulopatías, tal y como indican las ultimas guías europeas de valvulopatías. Estas unidades, al igual que otras como las dedicadas a insuficiencia cardiaca, deberían contar con personal médico y de enfermería especializada en esta patología. El desarrollo de la unidad de valvulopatías permitiría reforzar la figura de enfermería como gestora de casos, desarrollar programas de información para los pacientes, titulación de fármacos e interacción con otras unidades.
Asistente de Atria
Acerca del Asistente de Atria
El Asistente de Atria está diseñado para ayudarte a encontrar información en nuestra web de manera rápida y sencilla. Cumple con todos los requisitos de privacidad según la legislación vigente, garantizando la protección de tus datos.


